Acute promyelocytenleukemie (APL)
Inhoudsopgave
Bij de verdenking op een APL dient desnoods op de SEH al behandeling gestart te worden.
Terug naar overzicht hematologische diagnosen http://de-heer.eu
1 Onderzoek
- complete DIS-screening
- moleculair onderzoek: groot pakket Sanquin (AML)
- standaarddiagnostiek acute leukemie
2 Therapie
2.1 Spoedopvang bij verdenking
- bij geringste verdenking APL o.b.v. kenmerkende morfologie of DIS:
- meteen ATRA, desnoods op SEH, voor bevestiging diagnose
- denk ook aan dexamethason/hydroxyureum vanwege ATRA-syndroom
- preventie bloeding (incidentie fatale bloeding: 5-10%)
- eerst 10 dagen streef-Hb >5,5 en streef-TR >30
- streef-TR >50 indien hoog risico (>70 jaar, L >10, kreat >140)
- nooit: CVL, leukaferese, profylactisch cyklokapron
- liberaal fibrinogeen >1 - 1,5 houden: FFP, cryoprecipitaat of plasma
- cave trombose (incidentie 5%): echter geen profylactisch heparine
- tumorlysisprofylaxe
- stop antistolling
- t.z.t. evt. vitamine K-antagonisten/NOAC overzetten op LMWH
2.2 Eerste lijn
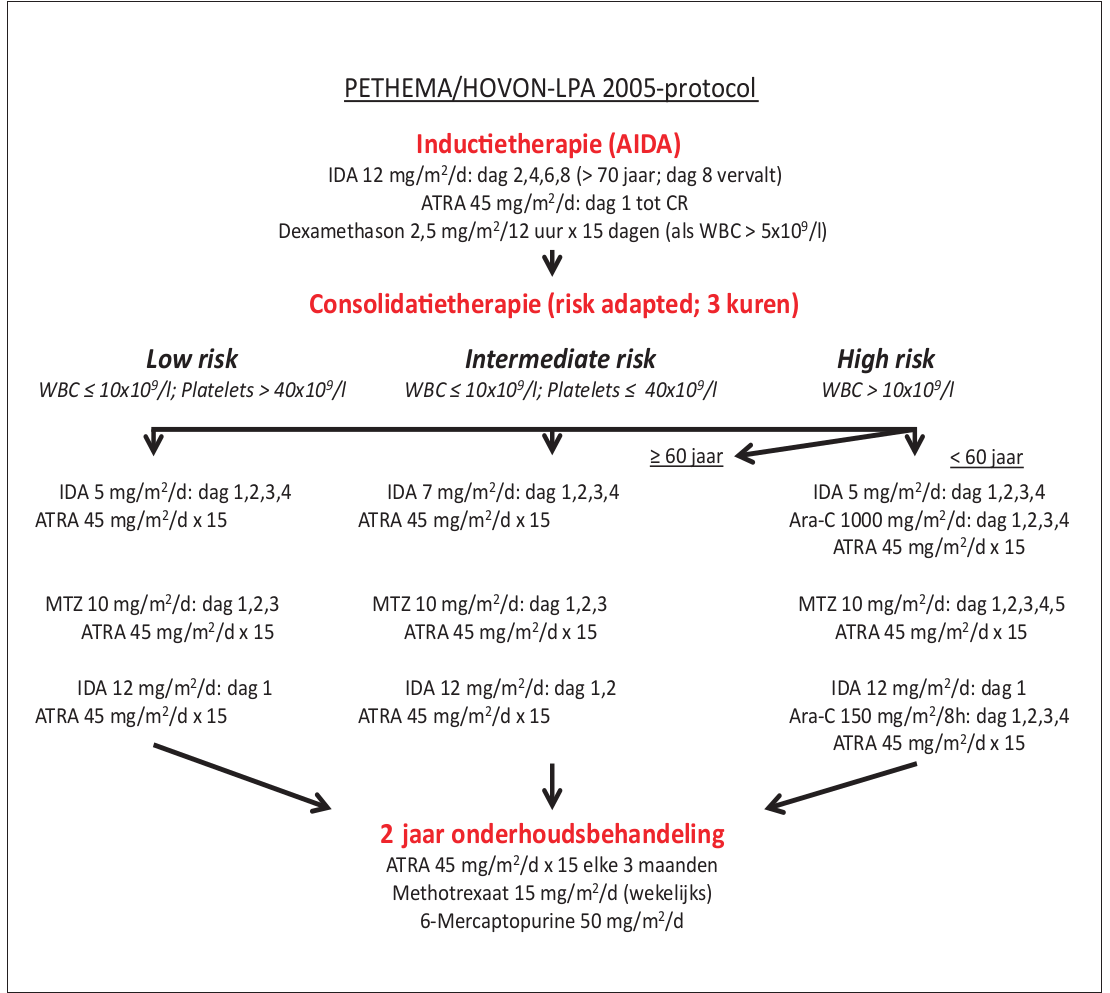
- na bevestiging diagnose / work-up verder op basis van risicoprofiel
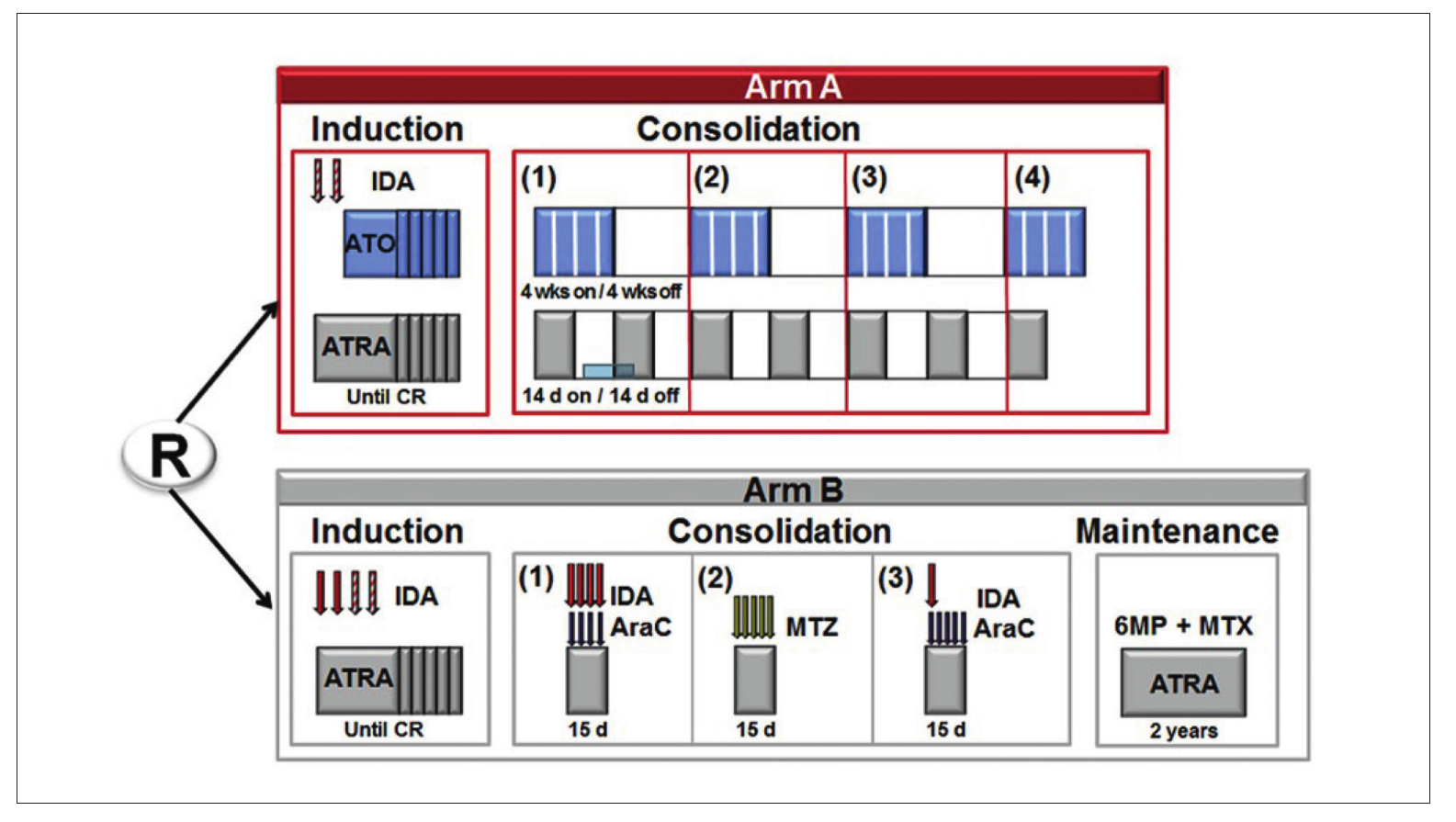
- laag en intermediair: ATRA/ATO volgens Lo-Coco, NEJM 2013.
- hoog risico:
- APOLLO-studie: ATRA + chemo vs. ATRA + ATO + 2 doses idarubicine
- controle-arm B van APOLLO-studie
- volgens hoog-risico groep HOVON 79-studie
- >60 jaar: behandelen als intermediair-risicopatiënten.
- >70 jaar: dosis idarubicine gereduceerd tot 3 dagen (dag 2,4,6) in plaats van vier dagen (dag 2,4,6,8) tijdens inductiebehandeling
- bij hersenbloeding bij presentatie: overweeg CZS-behandeling
- indicatie allo:
- bij ATRA/ATO: geen CMR tijdens behandeling
- bij H79/APOLLO: geen CMR na consolidatie / voor onderhoudsbehandeling
2.3 ATRA/ATO
- inductie: ATO 0,15 mg/kg/dag + ATRA (voor dosis en begeleidende medicatie, zie paragraaf ATRA)
- wekelijks ECG-controle
- evaluatie op dag +28
- geen CR: wekelijks herhalen, CR wordt altijd bereikt
- CR: stop ATRA/ATO, herhalen na hematologisch herstel, dan start consolidatie
- consolidatie:
- 4 blokken van ATO 0,15 mg/kg/dag 5 dagen per week, om de 4 weken (dus: week 1-4; 8-12; 16-20; 24-28)
- 7 blokken van ATRA 45 gedurende 15 dagen elke 2 weken (dus week 1-2; 4-6; 8-10; 12-14; 16-18; 20-22; 24-26)
- geen onderhoudsbehandeling
- ATO-spiegel liquor 15% bloedspiegel
2.3.1 Bijwerkingen ATO
- leverproefstoornis
- bilirubine en/of ASAT en/of AF >5 x ULN: tijdelijk de ATRA en/of ATO staken
- weer gedaald naar <4 x ULN: ATRA en/of ATO herstart in 50%-dosering
- 1 week geen problemen: ophogen naar normale dosering (100%)
- opnieuw hepatotoxiciteit: blijvend staken
- QTc-tijdverlenging
- Lo-Coco: wekelijks Framingham-formule (QTc=QT+0,154*(1.000-RR))
- >450 ms bij mannen en >460 ms bij vrouwen = verlengd
- verlengde QTc:
- stop ATO en andere QTc-tijd verlengende medicatie
- behandel elektrolytstoornissen
- 3x/week ECG en frequente controle elektrolytstoornissen
- normalisatie: ATO hervat op 0,075 mg/kg (50%), na 1 week geen verlengde QTc-tijd: 0,11 mg/kg, na 2 weken: volledige dosis
2.4 Recidief
- re-inductie met arsenicumtrioxide (ATO)/ATRA: remissie bij 85-90%
- na klaren blasten en herstel stollingsafwijkingen: LP met achterlaten van cytarabine
- CZS-behandeling:
- bij geen CZS-lokalisatie: profylactisch
- bij CZS-lokalisatie: therapeutisch
- in CR2 consolidatie:
- CMR2: autologe SCT
- geen CMR2: allo (conditionering busulfan/cyclofosfamide)
2.5 Follow-up
- bij hoogrisico-APL: eerste twee jaar na afronden van de behandeling driemaandelijks PCR
3 ATRA
- tijdens behandeling: koorts, longinfiltraten, pleuravocht of pericardvocht = potentieel fataal differentiatiesyndroom (ATRA-syndroom) tot tegendeel bewezen is
- dosis
- >19 jaar: 45 mg/m 2 per dag verdeeld over twee giften per dag
- <20 jaar: 20 mg/m 2 per dag verdeeld over twee giften per dag
- af te ronden op 10 mg
- couperen differentiatieleukocytose: cytoreductie met Hydrea als L >10
- 10-50: 4dd 500 mg
- >50: 4dd 1.000 mg
- gestopt als gedaald tot <10
- preventie ATRA-syndroom bij leukocytenaantal >5
- dexamethason 2dd 5 mg dag 1-15
- alternatief: 0,5 mg/kg prednisolon gedurende drie weken
3.1 ATRA-syndroom
- tijdens behandeling: koorts, longinfiltraten, pleuravocht of pericardvocht = potentieel fataal differentiatiesyndroom tot tegendeel bewezen is
- incidentie 25%
- 7 kenmerken: (onverklaarde) koorts, kortademigheid, pleura en/of pericardvocht, longinfiltraten, nierfalen, hypotensie, onverklaarde gewichtstoename van meer dan 5 kg
- classificatie: 2 of 3 matig-ernstig en 4+ ernstig (Montesinos et al.)
- behandeling:
- dexamethason 2dd 10 mg
- ATRA en/of ATO gecontinueerd tenzij zo ziek dat IC-opname nodig is of al 2w behandeling
- na herstel: steroïden gestaakt en ATRA/ATO herstart indien gestaakt (50% dosisreductie, in week opbouwen tot 100%)
3.2 Pseudotumor cerebri
- zeldzaam, m.n. bij jongeren
- ernstige hoofdpijn door verhoogde intracerebrale liquordruk
- diagnose: LP
- preventie: lagere dosis op jonge leeftijd
- behandeling:
- ATRA staken en dexamethason (2dd 5 mg)
- na herstel: ATRA in lagere dosering hervat, evt. met (profylactisch) dexamethason (2dd 5 mg)
4 Prognose
- uitstekende prognose als de eerste weken worden overleefd
- kans op recidief: 5-10% bij laagrisico en 10-20% bij hoogrisico, lager na ATO
- recidief meestal in eerste 3 jaar
- prognostische markers: FLT3-mutaties, CD56-expressie en de BCR3-PML-RARA-isoform lijken ongunstig, echter beïnvloeden de risicoclassificatie niet
5 Responsevaluatie
- CR = <5% blasten en geen abnormale promyelocyten
- CR met hematologisch herstel = CR + N>1 en TR >100
- CMR = negatieve PCR op PML-RARa
- PCR moet gevoeligheid hebben tussen MR4 en 5
- uitrijpen blasten kan tot 50 dagen na start van de behandeling: PCR nog positief, PCR niet voorbarig bepalen
6 Risicoprofiel
- laag-risico: WBC ≤10 x 10 9 /l en trombocyten >40 x 10 9 /l
- intermediair: WBC ≤10 x 10 9 /l en trombocyten ≤40 x 10 9 /l