Pulmonale echografie
Inhoudsopgave
1 Hoe
- Probe en preset
- curvilineaire probe met abdominale preset
- voor detailopname pleura: lineaire probe met lung preset
- evt. voor karakterisering effusie: cardiale probe met cardiale preset
- punt van de probe naar craniaal gericht
- curvilineaire probe met abdominale preset
- Gain: laag om vals-positiviteit B-lijnen te voorkomen en om lung sliding makkelijker te zien
- Diepte
- dieper: 15 cm
- voor detailopname pleura: 8 cm
- dieper: 15 cm
- Houding:
- liggend, half-zittend of zittend
- lichte voorkeur voor zittend indien mogelijk, met name voor pleuravocht in costofrenische hoek en B-lijnen nemen liggend basaal iets toe
- liggend, half-zittend of zittend
- Uitvoering
- plaats probe longitudinaal in intercostaal ruimte
- zoek rechte hoek transducer t.o.v. pleura: "door pleurale lijn zo hoog mogelijk krijgen"
- betekent in principe altijd naar lateraal getilte bovenzijde probe
- controleer drie zaken
- lung sliding en uiterlijk van pleura (normaal: <0,3 mm dik en regelmatig)
- onder pleura een van deze 4 opties (die wijzen op een toenemende hoeveelheid vocht)
- A-lijnen
- B-lijnen
- consolidatie
- effusie
- A-lijnen
- controleer beiderzijds de drie normale bevindingen in de costofrenische
- geen spine sign
- curtain sign
- spiegeling van lever/milt in diafragma
- geen spine sign
- lung sliding en uiterlijk van pleura (normaal: <0,3 mm dik en regelmatig)
- maak indien relevant een cineloop van de meest afwijkende intercostaal
- plaats probe longitudinaal in intercostaal ruimte
- Welke posities kijken
- standaard bij dyspnoe: protocollaire 6-punts longechografie volgens Lichtenstein (BLUE), zie afbeelding
- R1 en L1: anterieur-craniaal, ongeveer midclaviculair en 2-3e intercostaal
- R2 en L2: anterieur-caudaal, ongeveer voorstel axillairlijn en 4-5e intercostaal
- R3 en L3: PLAPS (posterolateraal alveolair pleuraal syndroom), zie afbeelding
- op de frenische lijn (pink onderste hand, zie afbeelding) zo ver mogelijk voorbij achterste axillairlijn naar posterieur
- richt probe zoveel mogelijk naar anterieur
- kijk hier alleen naar consolidatie en pleuravocht, niet naar A- of B-lijnen
- evt. patient iets (maar niet teveel) op zij rollen door ipsilaterale arm op thorax te leggen en elleboog naar mediaal te bewegen
- op de frenische lijn (pink onderste hand, zie afbeelding) zo ver mogelijk voorbij achterste axillairlijn naar posterieur
- R1 en L1: anterieur-craniaal, ongeveer midclaviculair en 2-3e intercostaal
- Evt. aanpassingen afhankelijk van klinische context
- voor beste beoordeling pleuravocht: bij zittende/staande patient ook vanuit PLAPS over rug naar midscapulair sliden
- snel ernstige pneu uitsluiten:
- liggend: R2 en L2
- halfzittend: R1 en L1
- liggend: R2 en L2
- snel interstitieel syndroom uitsluiten: R1, R2, L1 en L2
- uitgebreide longechografie
- anterieur (voor voorste axillairlijn): bijv. BLUE 1 en 2
- lateraal (tussen voorste en achterste axillairlijn): craniaal en caudaal
- posterieur (posterieur van achterste axillairlijn): craniaal en caudaal, zie afbeelding
- anterieur (voor voorste axillairlijn): bijv. BLUE 1 en 2
- voor beste beoordeling pleuravocht: bij zittende/staande patient ook vanuit PLAPS over rug naar midscapulair sliden
- standaard bij dyspnoe: protocollaire 6-punts longechografie volgens Lichtenstein (BLUE), zie afbeelding
- Afhankelijk van pathologische bevindingen verder:
- geen lung sliding → laat goed doorademen, probeer ook lineaire probe, en kijk naar:
- longpunt
- M-mode (seashore of barcode? lung pulse?)
- B-lijnen
- longpunt
- B-lijnen → kijk naar:
- uiterlijk pleura
- zoek goed naar consolidatie indien unilateraal
- uiterlijk pleura
- consolidatie → kijk naar:
- uiterlijk pleura
- dynamisch of statische luchtbronchogram
- hepatisatie
- shred sign
- necrose/abces
- verhoogd diafragma
- pleuravocht
- uiterlijk pleura
- PV? kijk naar:
- echogeniciteit
- septatie
- plankton sign
- loculatie
- beweging diafragma
- volume
- sinusoidale beweging longpunt / lung flapping
- Doppler
- echogeniciteit
- overweeg bij afwijkingen aanvullende POCUS
- echografie DVT arm en been
- RV-overbelasting?
- IVC
- LVF, RVF (TAPSE)
- clot-in-transit (RV of IVC)
- echografie DVT arm en been
- geen lung sliding → laat goed doorademen, probeer ook lineaire probe, en kijk naar:
- DD bij dyspnoe en normale longechografie
- bronchospasme
- longembolie
- neuromusculair
- metabool: probleem O2-transport, zuur/base stoornis
- psychogeen
- bronchospasme
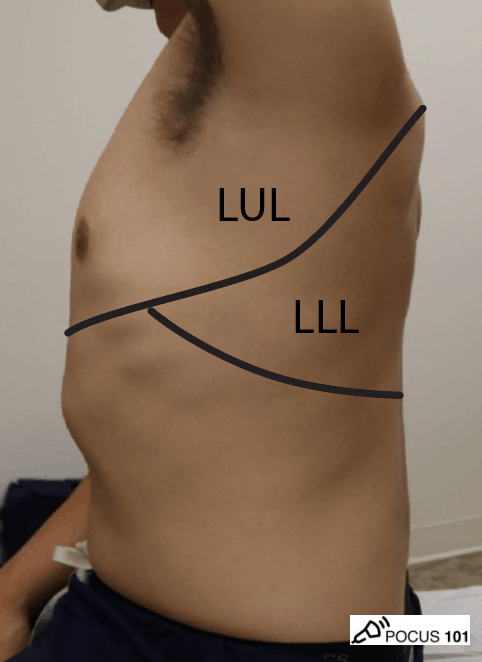
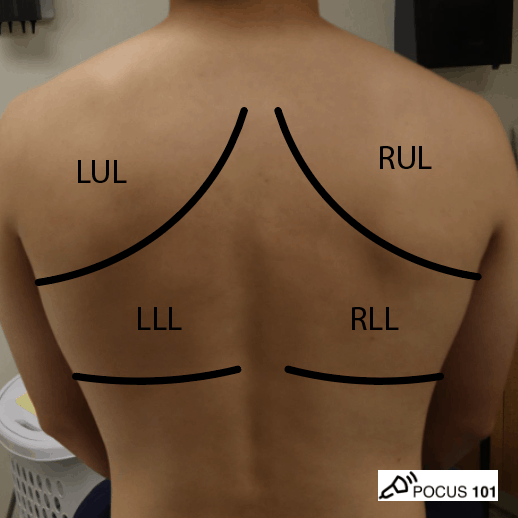
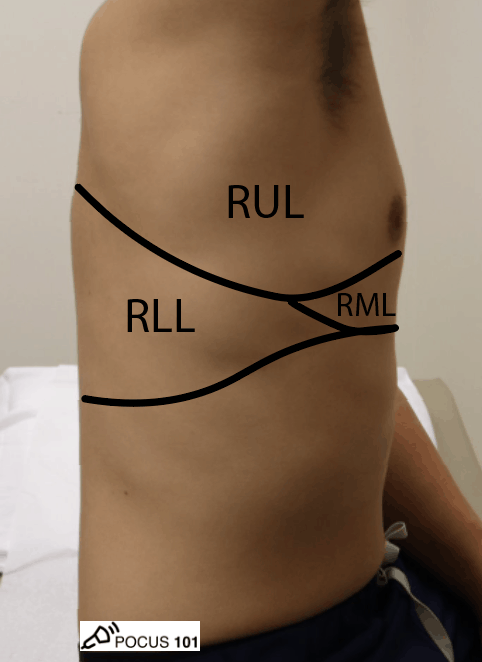
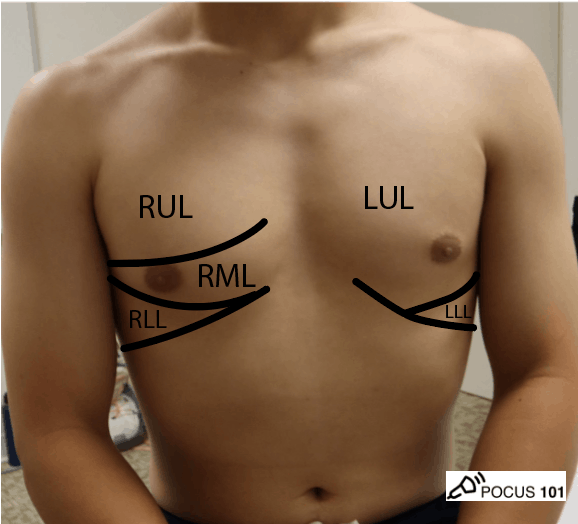
- Waar kan je welke longkwab vinden?
1.1 Pitfalls
- te weinig ruimte intercostaal: inademen of heffen armen
- overgained afbeeldingen, suggestie van
- interstieel syndroom
- debris in effusie
- interstieel syndroom
- pseudoconsolidation: off-axis afbeelding (met name in PLAPS)
- overinterpretatie hyperechoische verticale lijnen als B-lijnen
- teveel gain
- niet-pathologisch aantal B-lijnen
- E- of Z-lijn
- teveel gain
- curtain sign aanzien voor longpunt (let op, is ook rond hart aanwezig)
- hepatorenale overgang aanzien voor diafragma
- clot-in-transit: bij low-flow state (cardiogeen/obstructieve shock) "smoke" in the vessel (niet geaggregeerd)
2 Interpretatie
2.1 Flow-chart Lichtenstein
2.2 Lung sliding
- definitie: zichtbare beweging tussen parietale en viscerale bladen
- indien lung sliding zichtbaar: pneu uitgesloten, ook minder waarschijnlijk bij zien van
- B-lijnen: zichtbare longsepta onder viscerale pleura
- lung pulse (ritmische pulsaties pleura): betekent connectie pleurabladen
- B-lijnen: zichtbare longsepta onder viscerale pleura
- indien lung sliding niet zichtbaar
- longpunt zichtbaar: 100% specifiek voor pneumothorax
- beweeg bij afwezige lung sliding probe in intercostaal naar lateraal, punt beweegt met ademhaling
- definitie: in een intercostaal zowel lung sliding als afwezigheid lung sliding (met onder afwezige lung sliding wel A-lijnen zichtbaar, anders betreft het bijv. curtain sign)
- maat grootte pneu: afstand tot sternum
- beweeg bij afwezige lung sliding probe in intercostaal naar lateraal, punt beweegt met ademhaling
- geen longpunt: ook geen seashore sign, geen B-lijnen en geen lung pulse → verdacht voor pneu → meer diagnostiek
- longpunt zichtbaar: 100% specifiek voor pneumothorax
- d.d. afwezige lung sliding
- pneumothorax
- pleurodese: chemisch, infectie, inflammatie, fibrose
- verlies longvolume: complete atelectase, mucusplug, pneumonectomie
- geen ademhaling: apnoe, beademing van hoofdstam, bij geringe ademhaling aan apex
- ernstige COPD
- pneumothorax
- beoordeel ook pleura: dikke, verlittekende en onregelmatige pleura past minder pneu maar bij chronisch ontstekingsproces
2.3 Hyperechogene lijnen
- A lijnen ("air lines")
- horizontale reverberatie tussen huid en pleura
- 1 of 2 is genoeg
- betekent: lucht (pneumothorax of normaal luchthoudende long)
- horizontale reverberatie tussen huid en pleura
- B lijnen
- kenmerken
- verticaal uitwaaierende straal
- goed afgrensbaar
- vanaf pleura (en niet erboven)
- >15 cm
- meebewegend met ademhaling / lung sliding
- wissen A-lines (combi met A-lijnen mogelijk bij niet ernstige overvulling)
- pathologisch ("lung rockets", interstitieel syndroom): >2 in een intercostaal ruimte
- niet-pathologisch: milde fibrose bij ouderdom, hydrostatische druk longbasis, fissuur
- verticaal uitwaaierende straal
- typen
- 7mm: vocht in septum
- 3mm: ground glass
- 7mm: vocht in septum
- d.d. "lung rockets"
- bilateraal
- longoedeem: lung sliding, gladde dunne pleura, vaak confluerende B-lijnen, evt. effusie
- bilaterale pneumonie (bacterieel, viraal): evt. onregelmatig verdikte pleura
- bilaterale pneumonie (bacterieel, viraal): evt. onregelmatig verdikte pleura
- ARDS: evt. onregelmatig verdikte pleura met verminderde sliding
- interstitiele ziekte / pulmonale fibrose
- lymfangitis
- longoedeem: lung sliding, gladde dunne pleura, vaak confluerende B-lijnen, evt. effusie
- unilateraal
- pneumonie (focaal en beginnend): soms onregelmatig verdikte pleura met verminderde sliding, evt. effusie
- rondom LE of atelectase
- maar heel zelden "asymmetrisch" longoedeem
- pneumonie (focaal en beginnend): soms onregelmatig verdikte pleura met verminderde sliding, evt. effusie
- bilateraal
- kenmerken
- E-lijnen
- verticaal
- komen van hoger dan pleura
- betekenis: subcutaan emfyseem
- verticaal
- Z-lijnen
- verticaal
- minder echogeen dan pleura
- begint in pleura
- vervagen vaak al na 2-4 cm lang
- bewegen wel maar niet exact met met pleura
- minder discreet dan B-lijnen
- betekenis: normale bevinding
- verticaal
2.4 Consolidatie
- pneumonie
- dynamisch luchtbronchogram: hyperechoische met ademhaling bewegende punten ("lucht in vocht", bij slechts 6% van de atelectasen)
- hepatisatie: gevorderde pneumonie (echogeniciteit lever)
- shred sign: onregelmatige en hyperechogene grens tussen pneumonie en gezonde long (= niet-lobaire pneumonie)
- necrose of abces: goed afgrensbaar hypoechoisch gebied in consolidatie
- septatie in PV
- verlies van sinusoidale beweging longpunt
- plankton sign
- na enige tijd verdikte pleura en verminderde lung sliding
- cave abces
- flow bij Doppler in consolidatie rond caviteit
- irregulaire en niet-uniforme grens
- flow bij Doppler in consolidatie rond caviteit
- dynamisch luchtbronchogram: hyperechoische met ademhaling bewegende punten ("lucht in vocht", bij slechts 6% van de atelectasen)
- atelectase
- statisch luchtbronchogram (ook bij 40% van de pneumonieen)
- volumeverlies: compressie
- verhoogd diafragma
- sinusoidale beweging longpunt
- toegenomen lung pulse
- d.d.
- hypoventilatie door obstructie
- compressie door pleuravocht
- hypoventilatie door obstructie
- statisch luchtbronchogram (ook bij 40% van de pneumonieen)
- longembolie, vaak perifere en focale subpleurale consolidatie (vaak basaal)
2.5 PV
- kenmerken
- in principe anechoisch
- spine sign
- beter herkennen van omliggende structuren
- beweging long (flapping lung, jellyfish sign, sinusoidale beweging longpunt in M-mode)
- beweging diafragma
- in principe anechoisch
- simpel (versus complex), indien aan al deze voorwaarden voldaan:
- anechoisch
- homogeen
- free-flowing (Doppler)
- geen septatie/debris
- anechoisch
- volume: weinig / matig / veel
- weinig: geen lung flapping (en dus geen oorzaak dyspnoe)
- matig: maximale lengte effusie <10 cm (en <3 intercostalen zittend)
- veel (>1 L pleuravocht): niet matig
- longitudinale afstand midscapulair van mid-diafragma tot longbasis in mm (x 16 = mL pleuravocht)
- weinig: geen lung flapping (en dus geen oorzaak dyspnoe)
- karakterisering
- hypoechogeen: hemothorax (= trombus; anechoisch in begin), empyeem
- septatie: infectie of hemothorax
- debris (=plankton sign)
- M-mode: sinusoid sign (naar en van thoraxwand bewegen van longpunt) -
- Doppler: diffuse flow past bij PV, geen flow past bij pleurale / longmassa
- loculatie: geen beweging bij houdingsverandering, niet zwaartekracht volgend
- hypoechogeen: hemothorax (= trombus; anechoisch in begin), empyeem
- cave pleurale massa (in 20% van de gevallen voor pleuravocht aangezien, Doppler!), d.d.
- mesothelioom
- lipoom
- chondroom
- maligniteit, tekenen:
- diafragmale pleura >7 mm
- pleurale nodulariteit
- niet duidelijke afgrensbare en onregelmatige rand
- invasiviteit
- meerdere afwijkingen die verschillende echogeniciteit hebben
- diafragmale pleura >7 mm
- mesothelioom
3 Algemeen
- sensitiviteit
- interstitieel syndroom: 100%%
- pneu: 100%
- pneumonie: 85%
- PV
- sensitiviteit 100% bij >100 mL (kan ultiem vanaf 5 mL maar in principe vanaf 20 mL)
- bij X-thorax verstrijkt costofrenische hoek bij 200 mL en verdwijnt diafragma bij 500 mL
- sensitiviteit 100% bij >100 mL (kan ultiem vanaf 5 mL maar in principe vanaf 20 mL)
- interstitieel syndroom: 100%%
- betrouwbaarheid groter dan van lichamelijk onderzoek en X-thorax, vergelijkbaar met CT-thorax
4 Verslag
long-POCUS verricht door … (onder directe/indirecte supervisie van …)
Vraagstelling: protocollaire longechografie bij dyspnoe / uitsluiten …
Beeldkwaliteit: onvoldoende/matig/voldoende
Optie 1:
- A-lijnen met normale lungsliding en pleura.
- Curtain sign / geen spine sign / reflectie lever/milt in diafragma.
Optie 2:
- Pleura: normaal / afwijkend.
- Lung sliding: aanwezig / afwezig / afwezig met longpunt.
- Pathologische B-lijnen: bilateraal / unilateraal.
- Consolidatie: ja/nee.
- Pleuravocht: ja/nee.
- Lokalisatie: rechts / links / R1 / R2 / R3.
- Bijzonderheden: …
Conclusie:
Bij echografie van de longen geen afwijkende bevindingen.
Passend bij longoedeem, pneumonie, longembolie, pneumothorax, COPD, atelectase, pleuravocht, empyeem; rechts/links.
(Echter beelden van onvoldoende kwaliteit voor zekere uitspraak.)